اتاق تمیز یا کلین روم اتاقی است که غلظت ذرات هوا در آن کنترل میشود و ساخت و کاربردش به ترتیبی است که ورود، تولید و حفظ ذرات را در داخل اتاق به حداقل برساند و در صورت لزوم، سایر عوامل مرتبط مانند دما، رطوبت و فشار نیز در ان کنترل میشود. این تعریف از اتاق تمیز یا کلین روم جامع ترین تعریف است که توسط استاندارد ایزو ۱۴۶۴۴ تعریف شده است.
مطابق با این تعریف، اتاق تمیز باید به گونه ای طراحی ، ساخته و مورد استفاده قرار بگیرد که از ورود ذرات به داخل آن جلوگیری به عمل بیاید و همچنین مواد و مصالح به کار گرفته شده در ساخت آن از خود ذره آزاد ننمایند و در اخر ذراتی که بواسطه فرایند تولید در این اتاق منتشر میشوند بواسطه سیستم تهویه کلین روم حذف گردند.
فهرست مطالب
Toggleمعرفی اتاق تمیز اکیاس
در اکیاس کلین روم، ما تمام تلاش خود را به کار گرفتهایم تا با در نظر گرفتن چالشهای مختلف، بهترین راهحلها را برای شما ارائه دهیم. تیم ما با بهرهگیری از یک شبکه گسترده از متخصصان و ارائه خدمات مدیریتی در زمینه طراحی، نصب و اجرای تجهیزات اتاق تمیز، آماده است تا در کنار شما باشد. هدف ما ارائه راهکارهایی است که به شما کمک کند تا در محیطهای حساس و پرخطر، بدون هیچگونه دغدغهای به فعالیتهای خود ادامه دهید.
کلین روم یکی از مهمترین تجهیزات در بسیاری از صنایع حساس است که نیاز به محیطی عاری از آلودگی و کنترلشده دارند. شاید تا به حال اسم اتاق تمیز را شنیده باشید، اما مفهوم دقیق آن را ندانستهاید. در اکیاس، ما درک عمیقی از نیازهای این فضاها داریم و به شما کمک میکنیم تا با استفاده از فناوریهای نوین و سیستمهای آزمایششده، محیطی ایدهآل و مطمئن برای فعالیتهای خود ایجاد کنید.
بسته به نیاز خاص شما، اتاق تمیز باید شامل مجموعهای از فناوریها و تجهیزات باشد که از جمله آنها میتوان به چراغهای مخصوص، کفشورهای پیشرفته، دربها و پنجرههای خاص اشاره کرد. با داشتن این تجهیزات و خدمات مدیریت ساختمان، شما میتوانید اطمینان حاصل کنید که بهترین راهحل را برای نیازها و اهداف خود در اختیار دارید.
اولین گام در طراحی اتاق تمیز، تهیه یک سناریو دقیق از اهداف و برنامههای کاری شماست. پس از آن، تیم متخصص ما در اکیاس کمک خواهد کرد تا با حفظ عملکرد بهینه در تمام مراحل چرخه کار، به نتایج برجستهای در زمینه تحقیقات، توسعه و تولید دست پیدا کنید.
طراحی اتاق تمیز
منظور از طراحی اتاق تمیز، طراحی مجموعهای از اسناد شامل یادداشتها و نقشههایی است که این امکان را در اختیار کاربر قرار میدهند تا بتواند درکی دقیق از محل تولید آینده خود به دست آورد و همچنین بتواند هزینهها و نحوه ساخت آن را بهطور کامل برآورد کند. طراحی اتاق تمیز یک فرآیند پیچیده است که نیاز به توجه ویژه به جزئیات دارد، چرا که هر بخش از این فضا باید به دقت مطابق با استانداردهای بهداشتی و فنی باشد. طراحی اتاق تمیز شامل دو مرحله اصلی است: طراحی اولیه و نقشههای کاری.
در طراحی اولیه، نیازمندیها و الزامات فنی کاربر مورد بررسی قرار گرفته و به یک برنامهریزی کلی برای فضای اتاق تمیز پرداخته میشود. این مرحله شامل تحلیل دقیق ابعاد، نوع فعالیتها و نیاز به تجهیزات مختلف است. در مرحله دوم، نقشههای کاری تهیه میشود که جزئیات فنی و اجرایی طراحی را شامل میشود. این نقشهها شامل مشخصات دقیق، نصب تجهیزات، سیستمهای تهویه، روشنایی، کفپوشها، دربها و پنجرهها هستند.
طراحی اتاق تمیز علاوه بر ایجاد فضای کار ایمن و بهداشتی، باید به گونهای باشد که کارایی و بهرهوری بالایی را در فرآیندهای تولید و تحقیق فراهم کند. در این راستا، باید تمامی الزامات مربوط به کنترل آلایندهها، مدیریت جریان هوا، دما و رطوبت به دقت رعایت شود. همچنین، طراحی باید انعطافپذیری لازم را داشته باشد تا در صورت تغییر نیازها یا گسترش تولید، اتاق تمیز قابل تنظیم و بهروز باشد.
استانداردها و کلاس بندی اتاق تمیز
محصولات حساس به آلودگی باید بهگونهای تولید شوند که استانداردهای دقیق اثربخشی و کیفیت را برآورده کنند. تمام جنبههای کیفی متناسب با ریسکهای روش مصرف: تزریقی، خوراکی و غیره؛ و نحوه تولیدشان بررسی میشوند: ضدعفونی، استریل نهایی یا تحت شرایط کمتر کنترلشده
اتاق های تمیز بر اساس تعداد ذرات معلق در واحد حجم هوا طبقه بندی می شوند. استانداردهای اتاق تمیز بسیار مختلف هستند، اما رایج ترین آنها استاندارد ISO 14644-1 است. این استاندارد اتاق های تمیز را به هفت کلاس طبقه بندی می کند، از کلاس ۱ با کمترین سطح آلودگی تا کلاس ۷ با بالاترین سطح آلودگی.
استاندارد های جی ام پی
پیشرفت اصلی اتاق های تمیز در طول دهه ۱۹۸۰ چندان با فناوری در ارتباط نبود، بلکه مربوط به افزایش استانداردهای جیامپی در فرآوری دارویی بود (البته پیشرفتهای طراحی اتاق تمیز در طول این دهه نیز ادامه یافت.) هماهنگی کمی بین سازمانهای مختلف مسئول استانداردها، مقررات و دستورالعملها وجود داشت که باعث تفاوتهای قابلتوجهی بین استانداردهای ملی اتاقهای تمیز و الزامات عملیاتی و آزمایشی جیامپی در فرآوری دارویی شده بود.
اولین «راهنمای» قابل توجه جی ام پی، انتشار گزارش فنی اعتبارسنجی محصولات ضدعفونی توسط انجمن داروهای تزریقی در سال ۱۹۸۱ بود که به شش سال قبل از صدور دستورالعمل نظارتی سازمان غذا و دارو در این زمنیه بازمیگردد.
سازمان غذا و دارو اولین دستورالعمل خود را در مورد تولید محصولات ضدعفونی، در سال ۱۹۸۷ صادر کرد: «راهنمای محصولات دارویی استریلشده با فرآوری ضدعفونی.» این دستورالعمل، برای طبقهبندی ذرات به استاندارد فدرال ۲۰۹ ارجاع میدهد و تا به امروز، دقیقترین اطلاعات نظارتی را در رابطه با تضمین استریلسازی، کنترل اتاق تمیز و آزمایشهای میکروبیولوژیکی داشته است.
این سند در رابطه با اتاقهای تمیز، «منطقهای حیاتی» را تعریف میکند که اشکال دارویی، ظروف و دربها در آن محیط قرار میگیرند، همچنین مناطق پشتیبان و مناطقی برای آمادهسازی اجزاء تعریف شدهاند. علیرغم پیشرفتهای فناوری اتاق تمیز، به ویژه استفاده گستردهتر از جداسازها، این استاندارد تا سال ۲۰۰۴ مورد بازبینی مجدد قرار نگرفت.
محدودیتهای میکروبیولوژیکی در دستورالعملهای افدیای و همچنین جی ام پی های اروپایی، مانند استانداردهای ناسا برای آزمایشهای میکروبیولوژیکی به نظر میرسید. تفاوت بعدی با انتشار فصل عمومی فارماکوپیای ایالات متحده (یواسپی) در مورد اتاقهای تمیز ظاهر شد. اگرچه این فصل الزامآور نبود، اما عموماً به عنوان بهترین راهنمای عملی مورد انتظار قانونگزاران در نظر گرفته میشد.
طرحی جدید برای طبقهبندی ذرات و محدودیتهای پایش میکروبیولوژیکی ارائه شده بود و تناوب پایشها را نیز تعیین میکرد. تغییر کوچکی نیز در اصول کاری اتاق تمیز به وجود آمد که به موجب آن رتبه یک کلین روم ارتباط کمتری با نتیجهای که در احراز صلاحیت به دست میآورد، داشت و بیشتر به فعالیت خاصی ربط پیدا میکرد که در آن انجام میشد.
ساخت اتاق تمیز
فرآیند ساخت اتاق تمیز میتواند شامل چندین مرحله باشد که عبارت هستند از:
- کارهای متداول ساختمانی (ساختوسازهای عمرانی)
- نصب مسیرهای هوا، تأسیسات و شبکههای انرژی
- نصب واحدهای مدیریت هوا و سایر عناصر سیستم تهویه مطبوع
- ساخت محوطه اتاق تمیز (دیوار، سقف و غیره)
- نصب تجهیزات فرآیند و سیستمهای جانبی
- کارهای ساختمانی متداول شامل بهسازی و نظافت محوطه خارجی، ساخت ساختمانها، ترتیب دادن شبکههای خارجی و داخلی، تکمیل و روکش دیوارهای داخلی، سقف و کف برای ساخت اتاق تمیز است.
- تأسیسات و شبکههای انرژی (برق و روشنایی، آب سرد و گرم، بخار و غیره) باید تکمیل و نقاط استفاده یا توزیع را تأمین کنند.
اتاق های تمیز شامل محوطهها (دیوارها، سقف، کف، درها، پنجرهها، اتاقهای انتقال و غیره)، سامانههای تهویه مطبوع (گرمایش، تهویه و تهویه مطبوع) همراه با با کنترل، روشنایی، لولهکشی و سایر تجهیزات داخلی هستند.
تجهیزات یا سامانههای فرآیند، پشتیبانی و تأسیسات باید پس از اتمام ساخت اتاق تمیز نصب شوند. تجهیزات سنگین و لولهکشی را میتوان مستثنی کرد و قبل از ساخت محوطه کلین روم نصب کرد. علاوه بر آن،باید ورودی بلندی داشته باشد که امکان انجام این کارها را فراهم آورد، اگرچه برای عملکرد عادی باید آببندی شود. الزامات انتقال تجهیزات به داخل و خارج از اتاقهای تمیز در استاندارد ایزو۱۴۶۴۴-۵ توضیح داده شده است.
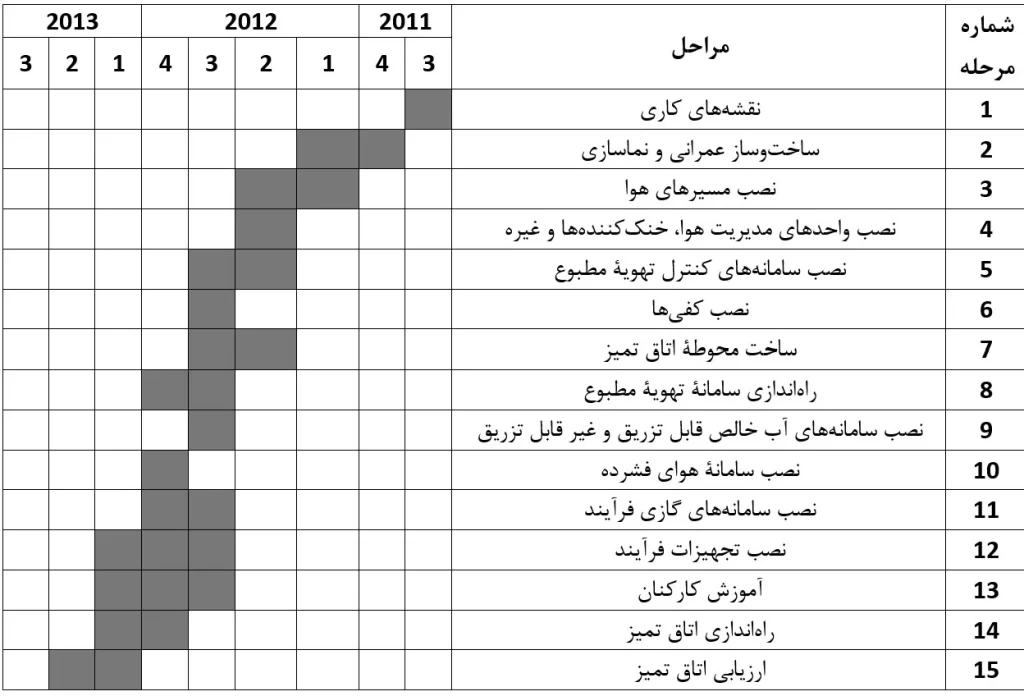
یک نمونه از برنامههای زمانی در جدول زیر نشان داده شده است. همه طرفین توافق باید از قبل این برنامه را تأیید کنند. این طرحی اولیه است. در عمل ممکن است چندین تصحیح و انحراف از برنامه رخ دهد. خطرناکترین قسمتها، مرزهای بین گروههای مختلف هستند. هر مرحله باید پس از اتمام مورد تأیید قرار گیرد و مستند شود که با جیامپی انطباق دارد.
مدیریت خوب و تعریف مسئولیتها در ساختوساز بسیار مهم است. اتلاف وقت بهخاطر تأخیر در تأمین تجهیزات یا قطعات اتاق تمیز به معنای افزایش هزینهها و همچنین کاهش کیفیت است. بهترین روش، ساخت سریع و بدون وقفه در بین مراحل است. تغییرات بیپایان وظایف و محلهای کاری گروههای ساختمانی کمکی به کسب کیفیت مطلوب کلین روم نمیکند.
نصاب محوطه اتاق تمیز تنها پس از تکمیل ساختوسازهای عمرانی، مسیرهای هوا و سایر آمادهسازیها باید شروع به کار کند. همه پیمانکاران باید کار خود را تکمیل کنند و قبل از شروع ساخت کلین روم، محل را ترک کنند. حضور افراد و شرکتهای مختلف، تداخل کارها و مواد بستهبندی، منجر به «رویه بد ساختوساز» میشود که باید از آن اجتناب کرد.
«تمیز کار کردن» قانون طلایی همه سازندگان این اتاق است. تا زمانی که تمام کارهای عمرانی انجام نشده و تمام مواد زائد از محل خارج نشدهاند، نباید نصب مسیرهای هوا آغاز شود. نظافت محل، رفتار صحیح افراد و پوشیدن لباسها مناسب از اهمیت زیادی برخودار هستند. همه اعضای گروه ساختوساز باید متوجه باشند که آمدهاند محیط را تمیزتر کنند نه برعکس.
الزامات نظافت و نیاز رو به افزایش به تمیزی باید در دستورالعمل ساختوساز تمیز (پدستورالعمل نظافت) مستند شود.
کاربرد اتاق تمیز در صنایع
از نقطه نظر فناوری کنترل آلودگی و cleanroom، کاربرد اتاق تمیز با سه هدف حفاظتی متمایز را میتوان در نظر گرفت:
- حفاظت از فرآیندها و محصولات در برابر اثرات مخرب ناشی از آلایندههای موجود در هوا
- حفاظت از کارکنان از قرارگیری در معرض آلایندههای موجود در هوا که میتوانند برای سلامتی مضر باشند
- حفاظت از محیط بیرون در برابر انتشار آلودگیهای مضر معلق در هوا از تأسیسات.از اینرو می توان گفت اتاق تمیز در کلیه صنایع حساس و فوق حساس به الودگی همچون داروسازی ،تجهیزات پزشکی ، تجهیزات الکترونیک ، صنایع هوا و فضا، تولید نیمه رساناها، صنایع نظامی، بیمارستان ها ، صنایع خودروسازی و … کاربرد دارد.
الگوهای جریان هوا در اتاق تمیز
الگوهای جریان هوا در کلین روم ها به شرح زیر است.
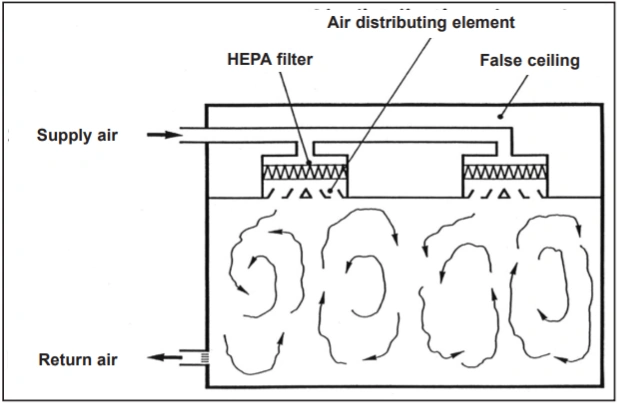
الگوهای جریان هوای آشفته(غیر یک سویه)
فیلترهای اپا، هپا و اولپا کیفیت مطلوب هوای ورودی به اتاق های تمیز را تضمین میکنند. اما به تنهایی کافی نیستند: برای کنترل مطلوب و اقتصادی اثرات انتشار ذرات و میکروارگانیسمها در اتاق های تمیز باید الگوی جریان هوای مناسبی را انتخاب کرد.
اگر الزامات تمیزی هوای اتاق نسبتاً متوسط باشد، کافی است طبق اصل اختلاط آشفته جریان هوا، غلظت آلایندههای منتشر شده در اتاق را با تأمین مقادیر کافی هوای فیلترشده اپا یا هپا رقیق کرد. این الگوی جریان هوا در فناوری تهویه مطبوع به خوبی شناخته شده است. با تأمین هوای فیلترشده با فیلترهای اپا یا فیلترهای هپا میتوان با استفاده از نرخهای جریان هوای نسبتاً متوسط، الزامات تمیزی هوای اتاقهای درجه ۷ و ۸ ایزو در حالت عملیاتی را طبق استاندارد ایزو۱۴۶۴۴-۱ تأمین کرد.
ترکیب فیلترهای هوای پیشنهادی برای اتاقهای تمیز با درجات تمیزی مختلف
درجه تمیزی هوای اتاق اولین مرحله فیلتردومین مرحله فیلترسومین مرحله فیلتر
| درجه تمیزی هوای اتاق | اولین مرحله فیلتر | دومین مرحله فیلتر | سومین مرحله فیلتر |
|---|---|---|---|
| درجه ۵ ایزو | F7 | F9 | H14 |
| درجه ۶ ایزو | F7 | F9 | H14 |
| درجه ۷ ایزو | F7 | F9 | H13 |
| درجه ۸ ایزو | F7 | F9 | E12 |
طبقهبندی میزان تمیزی اتاقها طبق استاندارد ایزو۱۴۶۴۴-۱ برای وضعیت عملیاتی طبقهبندی فیلترها طبق استاندارد EN779:2002 (فیلترهای گردوغبار ریز) و EN1822:2009 (فیلترهای اپا و هپا) | |||
الگوی جریان هوای یک طرفه(یک سویه)
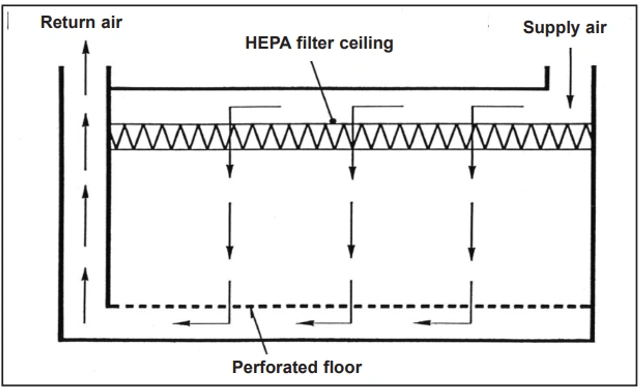
برای الزامات تمیزی بالاتر و بالاترین الزامات تمیزی هوا، باید از الگوی جریان هوای متفاوتی استفاده شود: جریان هوای یکطرفه که به آن جریان هوای آرام نیز گفته میشود که البته از نظر علمی کلمه دقیقی نیست. جریان هوای یکطرفه معمولاً با استفاده از فیلتر یکپارچه هپا یا اولپا در سقف ایجاد می شود که منجر به حرکت جریان هوا روی خطوط جریان کموبیش موازی و با سرعت نسبتاً یکنواخت میشود.
بنابراین، این الگوی جریان هوا باعث حذف ذرات و میکروارگانیسمهای منتشر در هوای اتاق، از مستقیمترین مسیر میشود، از این رو بدون ضرر آنان را حذف میکند. مشخصه جریان هوای یکطرفه اختلاط جانبی بسیار کم است و اثرات مضر ذرات معلق در هوا را محدوده به همان محدوده مجاور خط جریانی میکند که ذره در امتداد آن حمل میشود. شکل زیر مثالی ایدهآل را نشان میدهد که جریان هوا بهطور عمودی به سمت پایین هدایت میشود و از منافذ موجود در کف اتاق خارج میشود.
به دلایل بهداشتی نمیتوان از چنین کفپوشهایی در صنعت داروسازی استفاده کرد. بنابراین، هوای حاصل باید از طریق منافذ دیوارها از اتاق خارج شود که نزدیک به کف اتاق قرار دارند: یک الگوی جریان هوای تا حدودی تغییریافته حاصل میشود که با این وجود، هنوز هم قادر است ذرات را در یک مسیر نسبتاً مستقیم، از نقطه انتشارشان جارو کند. در جریان هوای یکطرفه، کیفیت نهایی فیلترهای هوا باید حداقل H13 باشد، منظور آزمایش کیفی میزان نفوذ پس از نصب در محل است.
۱. الگوهای جریان هوا در اتاق تمیز: جریان هوای مختلط آشفته
۲. الگوهای جریان هوا در اتاق تمیز: جریان هوای عمودی یکطرفه
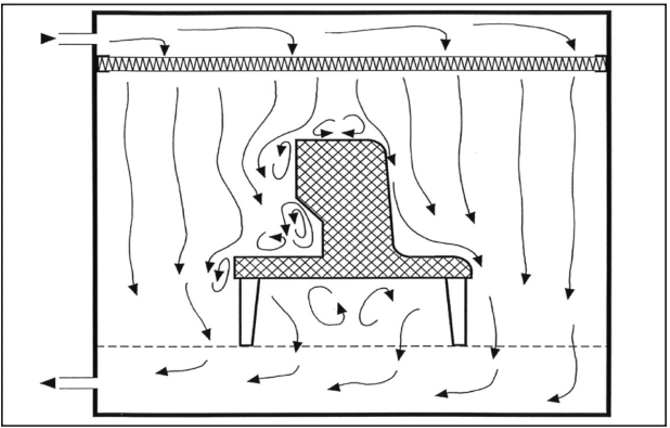
۳. جریان هوای یکطرفه اطراف یک مانع – بد (سمت چپ) خوب (سمت راست)
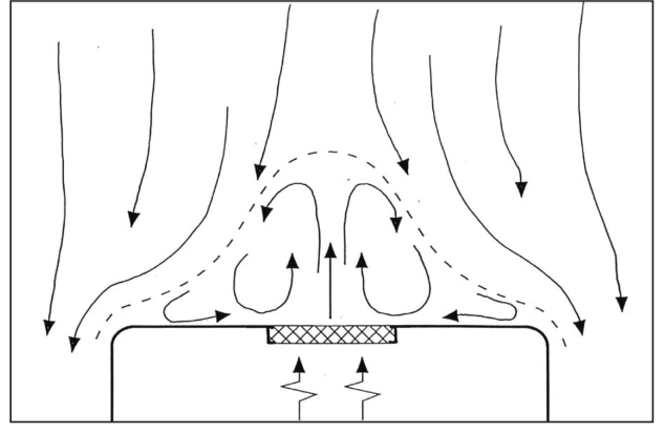
متأسفانه، تجهیزات تولیدی نصب شده در اتاق تمیز که در مناطق تمیز با جریان هوای یکطرفه نصب میشوند، اغلب الزامات آیرودینامیکی این الگوی جریان هوا را به طور رضایتبخشی تأمین نمیکنند.
بنابراین ممکن است گردابها و مناطقی با هوای راکد ایجاد شوند که هر دو اجازه انتقال جانبی آلودگیهایی را میدهند که در آنجا آزاد شدهاند. لبهها باید گرد باشند و از زوایای غیرقابل دسترسی اجتناب شود (مورد سوم). منابع حرارتی محلی که جریانهای حرارتی تولید میکنند نیز میتوانند باعث ایجاد مناطقی با هوای راکد شوند (مورد چهارم). جریان هوای افقی یا شیبدار (مورد پنجم) هر دو قادر به مقابله مؤثر با این پدیده هستند.
۴. جریان هوای یکطرفه که توسط یک منبع حرارت منحرف شده است
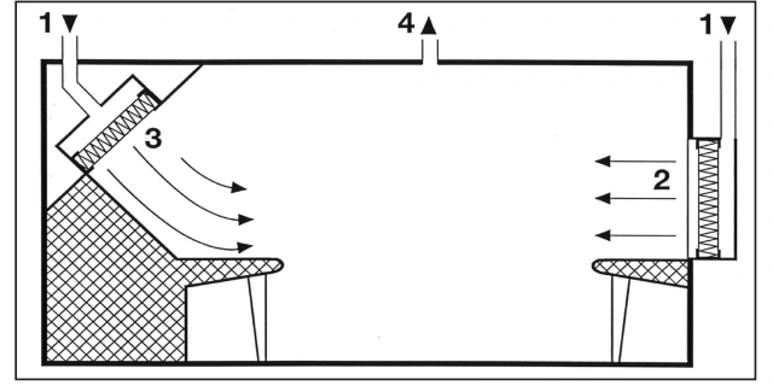
۵. کنترل منبع حرارت با استفاده از جریان هوای یکطرفه افقی یا اریب
۱: هوای تغذیهشده ۲: جریان هوای یکطرفه افقی ۳: جریان هوای یکطرفه اریب ۴: جریان خروجی
سرعت هوا در جریان هوای یکطرفه پایدار باید آنقدر بالا باشد که بتواند اثر منابع حرارتی محلی را به حداقل برساند. حتی تفاوتهای کوچک دما میتوانند باعث ایجاد جریانهای حرارتی قابل توجهی شوند: به عنوان مثال گرمای آزادشده توسط یک فرد ایستاده یا نشسته، با شدت حدود ۸۰ وات، میتوان منجر به جریان حرارتی با سرعت ۲/۰ متر بر ثانیه در بالای سر او شود.
پایش اتاق تمیز
همانطور که گفته شده برای تولید بسیاری از محصولات حساس به ویژه محصولات دارویی به محیطهای کنترلشدهای (اتاق های تمیز) نیاز است که باید استاندارد معینی را در رابطه با تعداد ذرات معلق در هوا برآورده کنند تا درجه تمیزی معینی به آنان نسبت داده شود.
با این حال، هنگامیکه درجه تمیزی معینی به آنها اختصاص داده شد، باید مجموعهای از پارامترهای فیزیکی و میکروبی دیگر را نیز برآورده کنند که شامل فیلتراسیون هپا، اختلاف فشار، پوشیدن لباس مناسب و غیره میشود.
برای دستیابی به کنترل میکروبی، باید از برخی روشهای معین نظافت و همچنین مواد شوینده و ضدعفونیکننده استفاده شود. برای ارزیابی اثربخشی سامانههای کنترل محیطی، لازم است از یک برنامه پایش محیطی مشخص در اتاق تمیز استفاده شود که بخش مهمی از هر سامانه مدیریت کیفی دارویی قاعدهمند را تشکیل میدهد.
هنگامیکه انطباق یک اتاق تمیز یا دستگاه هوای پاک مورد تأیید قرار گرفت و مجوزش صادر شد، باید متناسب با ریسک، تحت پایش قرار بگیرد تا ثابت شود که میتواند محیط ضدعفونی تولید را حفظ کند و حفظ خواهد شد. این بخش تنها بر شمارش ذرات متمرکز است.
بسیاری از جنبههای تولید دارو، طبق رویههای خوب تولید (GMP) تنظیم میشوند. در بسیاری موارد، این رویهها طبق مقررات یا دستورالعملهای دقیقی اعمال میشوند. با این حال، انتظارات مربوط به پایش محیطی به آن خوبی تعریف نشدهاند. راهنمای سازمان غذا و دارو برای تولید در شرایط ضدعفونی و دستورالعمل GMP اتحادیه اروپا چارچوبهایی را برای تولید استریل ارائه میکنند؛ اگرچه هر کارگاه باید رویههای مختص خود را تعریف کند که با شرایطش سازگار باشد. GMPها انتظارات پایش محیطی در تولید غیراستریل را نیز تعیین میکنند.
ولیدیشن اتاق تمیز
به مجموعه عملیات و مستنداتی که به منظور احراز کیفیت کلین روم صورت میگیرد به طور ساده ولیدیشن اتاق تمیز یا صحه گذاری اتاق تمیز میگویند. جهت ولیدیشن کلین روم چندین مرحله تست مورد نیاز می باشد جهت انجام این تست ها به دستگاه ها و تجهیزات مخصوص و افراد متخصص و آموزش دیده نیاز می باشد.
برای مطالعه بیشتر در مورد ولیدیشن اتاق تمیز کلیک کنید.
ارزیابی ریسک در اتاق تمیز
در سالهای اخیر، پایش محیطی به جای تمرکز بر جمعآوری داده برای اهداف سنجیدهنشده، بیشتر به سمت ارزیابی ریسک معطوف شده است. رویکردهای ریسکمحور شامل شناسایی انواع ریسک، ارزیابی تأثیر آنها از طریق محاسبه شدت ریسک و احتمال وقوع آن و سپس پذیرش یا حذف آن است.
در مواردی که نمیتوان یک ریسک را حذف کرد یا به سطح رضایتبخشی تقلیل داد، باید آن را تحت نظارت درآورد. پایش محیطی مبتنی بر این سامانههای تشخیصی است. بنابراین، از تولیدکنندگان دارو انتظار میرود که رویکردی ریسکمحور برای کنترل میکروبی و محیطی اتخاذ کنند.
تدوین برنامه پایش محیطی اتاق تمیز یکی از مهمترین ملاحظات متخصصین میکروبشناسی و ارزیابی کیفیت است. این امر مستلزم یک مبنای منطقی سنجیده (شامل خطمشیها و رویهها)، با تأکید بر پایش، تحلیل داده، یافتن روندها و اقدامات پیگیرانه در رابطه با نتایج خارج از محدوده است.
این مقاله پایش محیطی اتاق های تمیز را در گستردهترین معنای آن در نظر میگیرد. این محدوده را میتوان به سه حوزه تقسیم کرد:
- عملکرد فیزیکی و صدور گواهی کلین روم ها
- کنترل تعداد ذرات غیرزیستپذیر در کلین روم
- کنترل میکروارگانیسمهای زنده در کلین روم
همانطور که در بالا اشاره شد، تمایز قابل توجهی بین پایش محیطی و کنترل محیطی وجود دارد. عملکرد فیزیکی اتاق های تمیز، در کنار نظارت مدیریتی و کارکنان آموزشدیده و واجد شرایط، جنبه کنترلی را تأمین میکنند. نکته مهم در این رابطه، به طراحی و خطرات مربوط با آن مربوط میشود که با بخشهای خاصی از عملیات فرآیند در ارتباط هستند. روشهای مربوط به ذرات زیستپذیر و غیرزیستپذیر، جنبه پایشی را تأمین میکنند. چنین دادههایی به درک عملکرد جاری تأسیسات کمک میکنند.
در پایش محیطی اتاق تمیز، توجه به این نکته مهم است که پایش تنها «تصویری لحظهای» از شرایط فرآیند کلین روم در یک نقطه زمانی خاص ارائه میدهد. هر کدام از رویدادها به ندرت به خودی خود اهمیت دارند. آنچه اهمیت دارند، مسیر روند و معیار اطمینان و سرعت رسیدگی به آلودگی موردنظر است.
منابع آلودگی در اتاق تمیز شامل دو مورد مسئولیت ها و کارکنان می باشد.
مورد اول منابع آلودگی: مسئولیت ها
مجموعهای از مسئولیتها در رابطه با کنترل و پایش محیطی اتاق های تمیز وجود دارد. طبق GMPهای فعلی، این نقشها باید تعریف شوند. نقش تضمین کیفیت مستلزم تدوین استانداردها، خطمشیها و نظارت بر عملیات است.
شامل تغییر کنترلهای نظارتی در زمانهای اصلاح اتاق های تمیز یا در مورد ساختمانهای جدید میشود؛ همچنین باید بر مواردی نظارت داشت که جنبههای عملکردی فرآوری میتوانند بر محیط اتاق تأثیر بگذارد (مانند استفاده از آسیاب که سطح بالاتری از ذرات تولید میکند)؛ در رویدادهای مهم آلودگی نیز باید بر تغییراتی که برای کنترل آلودگی ایجاد میشوند، نظارت داشت.
مهندسین وظیفه دارند کمک کنند طراحی و بهرهبرداری از اتاق های تمیز با استانداردهای مورد نیاز انطباق داشته باشند. کارکنان تولید وظیفه دارند که به درستی از این اتاق ها استفاده کنند و جنبههای عملکرد فیزیکی را ارزیابی کنند. نقش متخصصین میکروبشناسی تدوین و هدایت برنامه پایش محیطی ذرات زیستپذیر و غیرزیستپذیر در کلین روم است که شامل تعیین مکانهای پایش، تنظیم سطوح هشدار و اقدام، شناسایی روند و تفسیر دادهها، ارائه آموزش، بررسی تجهیزات جدید مورد نیاز فرآیند و بررسی نتایج خارج از محدوده میشود.
مورد دوم منابع آلودگی:
کارکنان اتاق تمیز
کارکنان منبع اصلی آلودگی میکروبی در اتاق های تمیز هستند که هم شامل کارکنان تولید میشود و هم سایر کارکنان حاضر در بخشهای فرآیند مانند نظافتچیها و مهندسان را نیز در بر میگیرد. بنابراین مهم است که همه کارکنانی که وارد کلین روم ها میشوند، در مورد چگونگی رفتار و رویههای لباس پوشیدن به خوبی آموزش دیده باشند. باید آموزشهای دیگری نیز درمورد بهداشت و شناخت اولیه میکروبی ارائه شود.
احراز کیفیت اتاق تمیز
مستندات احراز کیفیت اتاق تمیز شامل پنج مورد زیر می باشد که در این مقاله از سایت اکیاس گروپ به بررسی آن ها می پردازیم.
- احراز کیفیت طراحی Design Qualification – DQ
- احراز کیفیت نصب Installation Qualification – IQ
- احراز کیفیت عملیات Operation Qualification – OQ
- احراز کیفیت عملکرد Performance Qualification – PQ
نتیجه گیری
اتاق تمیز به عنوان یک محیط حیاتی در صنایع حساس، نقش اساسی در جلوگیری از آلودگی و حفظ کیفیت محصولات ایفا میکند. طراحی، ساخت و نگهداری این فضاها باید با دقت بالا و مطابق با استانداردهای بینالمللی صورت گیرد تا از اثرات مخرب ذرات و میکروارگانیسمها جلوگیری شود. با توجه به اهمیت بالای اتاق تمیز در صنایع داروسازی، الکترونیک و هوافضا، رعایت اصول دقیق در فرآیندهای پایش، طراحی و مدیریت این فضاها ضروری است.
سوالات متداول
پس از اتمام ساخت اتاق تمیز، باید آزمون OQ انجام شود. این آزمون بر روی تمامی تجهیزات و لوازم موجود در اتاق کلین انجام میگیرد و هدف آن اطمینان از عملکرد صحیح تجهیزات در محیط اتاق تمیز است.
آزمون میکروبی شامل سه روش اصلی Settle Plate، Contact Plate و Air Sampling است که در شرکتهای دارویی، بیمارستانها، مراکز درمانی پیشرفته و سایر مراکزی که از اتاق تمیز استفاده میکنند، انجام میشود. این آزمون به منظور اطمینان از کنترل میزان آلودگی میکروبی در محیط است.
حد مجاز آلودگی در اتاق تمیز بر اساس استاندارد ISO 14698 محاسبه میشود. این استاندارد میزان آلودگی مجاز را مشخص میکند و بسته به گرید اتاق تمیز، این مقدار ممکن است متفاوت باشد.
برای کنترل ذرات معلق و آلودگیها در اتاق تمیز از فیلترهای مختلف استفاده میشود. فیلتر هپا (HEPA) یکی از رایجترین فیلترهاست که ذرات با اندازه ۰.۳ میکرومتر و بزرگتر را از بین میبرد. همچنین، فیلتر ULPA که قدرت تصفیه بیشتری دارد، برای کاربردهای خاص استفاده میشود.
هزینه ساخت اتاق تمیز به عواملی مانند مساحت، نوع اتاق، تعداد فیلترها و تجهیزات مورد نیاز بستگی دارد. علاوه بر این، هزینههای نگهداری شامل بررسی مداوم، تعویض فیلترها و تمیزکاری دورهای نیز باید مدنظر قرار گیرد.
مراحل ساخت شامل نصب دیوارهها و سقفها، قرار دادن پنجرهها و دربها، ایجاد حفرات برای نصب چراغها و فیلتر باکسها است. پس از نصب تجهیزات، مرحله تمیزکاری انجام میشود. در نهایت، دربها نصب شده و پس از بررسی و تکمیل کار، اتاق تمیز آماده تحویل میشود.
با رعایت اصول بهداشتی، استفاده از لباسهای مخصوص و کنترل دقیق شرایط محیطی میتوان از آلودگی جلوگیری کرد.
اتاق های تمیز ساخته شده توسط اکیاس گروپ
تجهیزات اتاق تمیز اکیاس گروپ
اتاق تمیز شامل تجهیزات مختلفی است و برای اینکه یک کلین روم مطابق با استانداردها باشد باید از تجهیزاتی که مناسب استفاده کند. در ادامه به چند مورد از تجهیزات اتاق تمیز اشاره می کنیم: